Introduction
L’atteinte bulbaire correspond à la dégénérescence des motoneurones situés dans le tronc cérébral, au niveau du bulbe. La conséquence va être une atteinte de la phonation et de la déglutition.
Il semble important de distinguer les patients SLA présentant une atteinte bulbaire, des patients n’ayant pas d’atteinte bulbaire. En effet, les étapes de fermeture et d’ouverture de la glotte présentent lors de la toux risquent de devenir inefficace chez les patients bulbaires.
Le score de Norris bulbaire est un outil permettant d’évaluer cela (Norris et al, 1974).
Les aides
Chez des patients SLA sans atteinte bulbaire et un PCF de 217 ± 84 L/min, l’aide manuelle augmente le PCF à 244 ± 83 L/min, soit une augmentation de 13 % (Mustfa et al, 2003).
Chez des patients plus sévèrement atteints, l’augmentation est plus importante chez le patient non bulbaire : augmentation de 58-60 % chez les non-bulbaires versus 39-36 % chez les bulbaires (Mustfa et al, 2003).
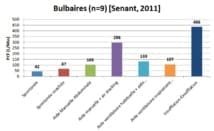
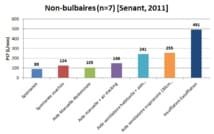
Senant et al. ont comparé 7 aides différentes à la toux : 1) toux sans aide, 2) toux "coachée" sans aide, 3) toux avec appui abdominal, 4) toux avec appui abdominal + air stacking, 5) toux avec aide ventilatoire (réglages habituels du patient) et appui abdominal expiratoire, 6) toux avec aide ventilatoire inspiratoire (pression positive 30 cm H2O)et appui abdominal, 7) Cough-assist®.
Chez les patients bulbaires, les réponses aux techniques 5 à 7 sont très variables, allant de 88 à 564 L/min (25ème et 75ème percentile). Les techniques produisant les PCF les plus élevés sont l’air-stacking + aide manuelle et le Cough-Assist (Graphique n°3).
Chez les patients non-bulbaires, les variations sont moins importantes. Les techniques produisant les PCF les plus élevés sont l’aide mécanique inspiratoire + aide manuelle et le Cough-Assist (Graphique n°4)
Attention, il n’y a pas de différence significative entre les techniques concernant le PCF, quel que soit le sous-groupe de patient SLA. Le manque de puissance (faible population) de l’étude peut expliquer cela.
La technique d’insufflation-exsufflation n’est pas toujours la meilleure technique. Il ne faut pas hésiter à tester différentes techniques afin de proposer la plus adaptée à votre patient.
Par ailleurs, les réglages utilisés dans les quelques études existantes les pressions " à l’insufflation" ou "à l’exsufflation" sont augmentées progressivement, souvent jusqu’à + ou – 40 cm d’H2O.
Références
Norris FH Jr, Calanchini PR, Fallat RJ, Panchari S, Jewett B. The administration of guanidine in amyotrophic lateral sclerosis. Neurology. 1974;24:721 – 8.
Sancho J, Servera E, Diaz J, Marin J. Efficacy of mechanical insufflation-exsufflation in medically stable patients with amyotrophic lateral sclerosis. Chest, 2004; 125: 1400-1405.
Senent C, Golmard JL, Salachas F, Chiner E, Morelot-Panzini C, Meninger V, Lamouroux C, Similowski T, Gonzalez-Bermejo J. A comparison of assisted cough techniques in stable patients with severe respiratory insufficiency due to amyotrophic lateral sclerosis. Amyotroph Lateral Scler. 2011 Jan;12(1):26-32.
Winck JC, Gonçalves MR, Lourenço C, Viana P, Almeida J, Bach JR. Effects of mechanical insufflation-exsufflation on respiratory parameters for patients with chronic airway secretion encumbrance. Chest, 2004; 126: 774-780.
Pour en savoir plus
Perrin C. Les techniques de désencombrement bronchique au cours de la Sclérose Latérale Amyotrophique. Rev Neurol (Paris) 2006 ; 162 : Hors série 2, 4S256-4S260.