Introduction
Les bénéfices de l’entrainement inspiratoire (IMT) ont été évoqués dans 2 études non randomisées [1,2].
L’objectif de cette étude était d’évaluer les effets d’un entrainement en interval-training association réentrainement respiratoire et IMT sur la fonction pulmonaire, le pattern respiratoire, la force des muscles respiratoires, l’endurance respiratoire et la mobilité thoracique chez des patients avec une myasthénie grave généralisée.
Méthode
Population : patients myasthéniques stade 2 selon la classification d’Osserman. Le stade 2a correspond aux myasthénies généralisées sans trouble de la déglutition, le 2b correspond à la présence de troubles de la déglutition sans fausses routes.
Patients < 75 ans, 60% de la Pimax ne dépassant pas 41cm H2O (résistance maximale du threshold IMT), état respiratoire et neurologique stable, sans crise myasthénique depuis 2 mois, pas d’autres troubles qui pourraient empêcher de réaliser l’entrainement.
Critères de jugement :
– Fonction pulmonaire évaluée par CVF (Capacité Vitale Forcée), VEMS, VEMS/CVF, ventilation volontaire maximale (la VVM est déterminée en demandant au sujet de respirer le plus vite et le plus profondément possible pendant une période d’une vingtaine de secondes de façon à obtenir un tracé ventilatoire régulier sur 12 secondes)
– Force des muscles respiratoires
– Mobilité thoracique évaluée par mesure centimétrique aux niveaux axillaire et xiphoïdien
– Qualité de vie mesurée par le SF-36
L’évaluation a été réalisée au début et à la fin du protocole (8semaines).
Groupe expérimental : entrainement partiel à domicile 3x/semaine dont 2 à domicile et 1 à l’hôpital. Chaque séance dure 45min environ comprenant 10min de respiration abdomino-diaphragmatique, 10min d’entrainement en interval-training avec un treshold IMT, 10min de respiration avec les lèvres pincées. Il faut ajouter 5min de pause entre chaque exercice.
Début de l’entrainement à 20% de la Pimax et fin de l’entrainement à 60% de la Pimax. Durant les 3 premières semaines : 5x2min, puis pour les semaines 4 à 6 : 4 séries de 2, 3, 3 et 2 min ; enfin pour les semaines 7 et 8 : 3 séries de 3, 4 et 3 min.
Le temps de récupération entre les séries était de 2 min au début du protocole.
Groupe contrôle : il a reçu une session comprenant respiration abdomino-diaphragmatique, respiration lèvres pincées et éducation à la conversation d’énergie. Les patients étaient encouragés à utiliser ces techniques.
Résultats
Il n’y a pas eu de changement du stade de gravité de la myasthénie au cours du protocole pour les sujets.
Pas de différence significative concernant la CVF, le VEMS, la capacité inspiratoire et la qualité de vie (score total) entre les 2 groupes à la fin du protocole.
Diminution significative de la fréquence respiratoire en faveur du groupe expérimental
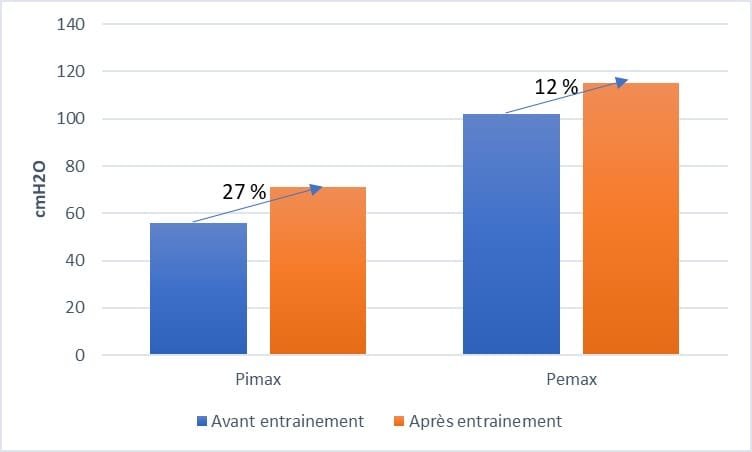
Augmentation significative du volume courant, de la Pimax, de la Pemax en faveur du groupe expérimental.
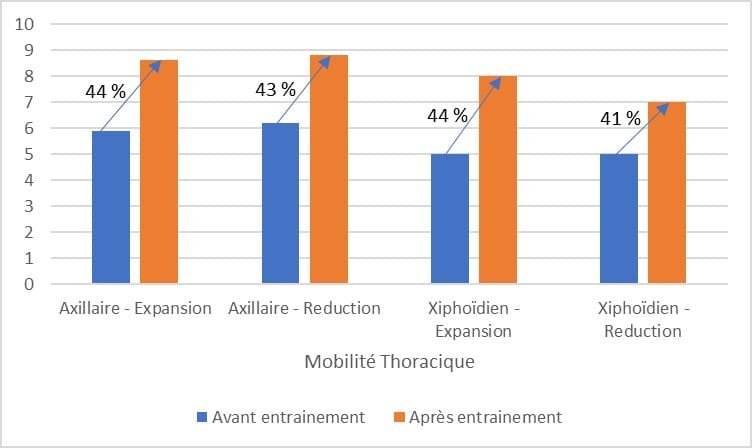
Amélioration significative de la périmétrie thoracique axillaire en faveur du groupe expérimental. Amélioration non significative de la périmétrie thoracique xiphoïdienne.
Conclusion des auteurs
Score PEDro
Commentaires
Il y a d’ailleurs 2 sorties documentées de l’étude mais non prises en compte dans les résultats.
Il n’y a pas de correction du seuil de significativité des résultats alors qu’il y a de multiples tests et donc comparaisons. Si nous ne prenons en compte que les 4 critères de jugements et pas les 15 tests évaluant les effets de l’étude, le seuil de significativité descendrait à 0,05/4= 0,0125, ce qui ne rendrait plus significative l’amélioration du volume courant et des mobilités thoraciques axillaires en faveur du groupe expérimental.
Quels sont les résultats ?
L’amélioration des valeurs de Pemax et Pimax dans le groupe expérimental est importante vue la détérioration de la Pemax et la stabilité de la Pimax dans le groupe contrôle. Il en est de même pour les mobilités thoraciques.
Ne sachant pas s’il existe des valeurs cliniques de changement, il est difficile de dire si ces résultats sont cliniquement pertinents.
Puis-je appliquer cela à mes patients ?
Il y a des améliorations respiratoires, mais quid des attentes potentielles d’un patient myasthénique : avoir une toux efficace si besoin (il aurait fallu une évaluation du peak cough flow) ? Avoir une diminution de sa fatigabilité ? Avoir une meilleure endurance de marche ? Avoir moins d’hospitalisations pour problème respiratoire ?
Ces données apportent quelques réponses, mais améliorer la Pimax pour améliorer la Pimax, est-ce pertinent si nous ne regardons que ce seul critère ?
Ces résultats sont applicables uniquement chez des patients myasthéniques de classe 2 ayant ou non des troubles de la déglutition. Il y avait environ la moitié de patients avec des troubles de la déglutition et la moitié sans. Une stratification en sous-groupe déterminée initialement aurait intéressante afin de voir si l’effet observé variait en fonction de la présence ou de l’absence de troubles de la déglutition chez ces patients.
A retenir
Référence de l’étude
Références
[2] Weiner P, Gross D, Meiner Z, et al. Respiratory muscle training in patients with moderate to severe myasthenia gravis. Can J Neurol Sci 1998; 25:236 –241
Pour en savoir plus sur la myasthénie